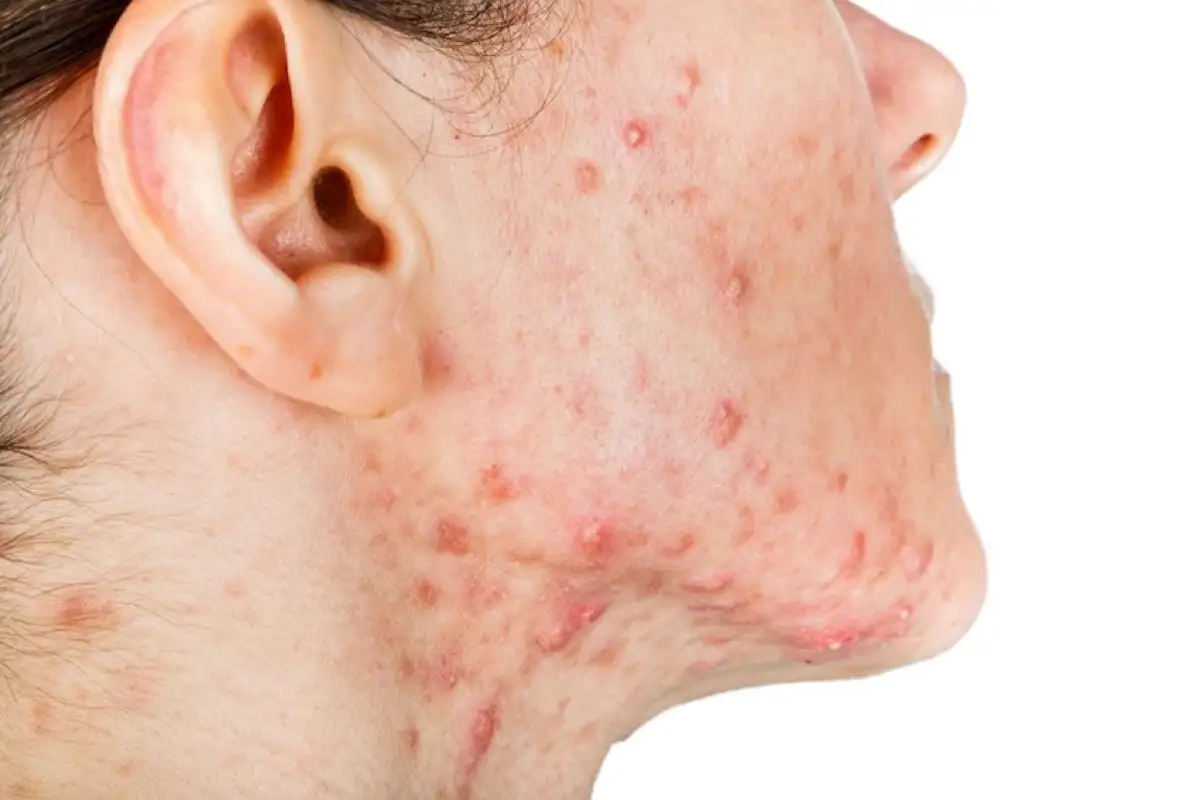
Schmerzhafte Knoten in der Achsel, eitrige Abszesse in der Leiste, Fistelgänge am Gesäss: Akne Inversa (medizinisch Hidradenitis suppurativa) gehört zu den belastendsten chronischen Hauterkrankungen überhaupt. Trotzdem dauert es im Durchschnitt über zehn Jahre, bis Betroffene die richtige Diagnose erhalten. In dieser Zeit leiden viele im Stillen, weil Scham und fehlendes Wissen sie davon abhalten, ärztliche Hilfe zu suchen. Dieser Artikel erklärt dir umfassend, was hinter der Erkrankung steckt, wie sie sich von gewöhnlichen Pickeln unter der Haut unterscheidet, welche Stadien es gibt und welche modernen Behandlungsmöglichkeiten dir heute zur Verfügung stehen. Von aktuellen Biologika über chirurgische Verfahren bis hin zu alltagstauglichen Selbsthilfe-Tipps: Hier findest du alles, was du wissen musst.
Was ist Akne Inversa?
Akne Inversa, auch Hidradenitis suppurativa (HS) genannt, ist eine chronisch-entzündliche Hauterkrankung, die vor allem dort auftritt, wo Haut auf Haut reibt. Typische Stellen sind die Achselhöhlen, die Leistengegend, der Genital- und Analbereich, das Gesäss sowie die Region unter der Brust. Anders als bei gewöhnlicher Akne sind bei Akne Inversa nicht die Talgdrüsen das Hauptproblem, sondern die Haarfollikel und die sie umgebenden Strukturen (das sogenannte terminale pilosebazöse Follikelepithel).
Der Krankheitsmechanismus beginnt mit einer Verstopfung und Entzündung der Haarwurzeln. Diese Entzündung breitet sich in tiefere Hautschichten aus und führt zur Bildung schmerzhafter Knoten und Abszesse. Im fortgeschrittenen Stadium entstehen Fistelgänge unter der Haut, also tunnelartige Verbindungen, die eitrige Flüssigkeit absondern. Diese Fisteln können sich zu einem ganzen Netzwerk verbinden und die Haut dauerhaft verändern.
In Deutschland sind schätzungsweise 830.000 Menschen betroffen. Die Punktprävalenz liegt laut aktueller Daten bei etwa 0,3 %. Die Erkrankung tritt meist im frühen Erwachsenenalter auf, durchschnittlich um das 23. Lebensjahr, also im Alter zwischen 20 und 40 Jahren. Frauen scheinen häufiger betroffen zu sein als Männer, wobei die Angaben in der Literatur schwanken.
Ursachen und Risikofaktoren
Die genauen Ursachen der Akne Inversa sind noch nicht vollständig erforscht. Klar ist: Es handelt sich um ein multifaktorielles Geschehen, bei dem mehrere Faktoren zusammenwirken.
Genetische Veranlagung
Eine familiäre Häufung ist gut dokumentiert. Wenn ein Elternteil an Akne Inversa leidet, ist das Risiko für die Kinder deutlich erhöht. Mutationen in bestimmten Genen, die an der Entzündungsregulation und der Haarfollikelbildung beteiligt sind (etwa im Gamma-Sekretase-Komplex), wurden als mögliche Ursache identifiziert.
Immunsystem und Entzündung
Bei Akne Inversa ist die Immunantwort fehlgesteuert. Bestimmte Entzündungsbotenstoffe, vor allem der Tumornekrosefaktor Alpha (TNF-alpha) und die Interleukine IL-17A und IL-17F, sind in den betroffenen Hautarealen stark erhöht. Diese Erkenntnis hat zur Entwicklung gezielter Biologika-Therapien geführt.
Rauchen
Rauchen gilt als einer der stärksten beeinflussbaren Risikofaktoren. Fast 70 bis 90 Prozent der Betroffenen sind Raucher oder ehemalige Raucher. Nikotin verzögert die Abheilung entzündeter Stellen, fördert akute Entzündungsschübe und verschlechtert das Ansprechen auf Therapien erheblich.
Übergewicht
Starkes Übergewicht (Adipositas) steht in engem Zusammenhang mit dem Schweregrad der Erkrankung. Durch die Reibung überschüssigen Gewebes in den Hautfalten wird die Haut zusätzlich gereizt, was die Abszessbildung fördert. Zudem produziert Fettgewebe entzündungsfördernde Botenstoffe, die den Krankheitsverlauf negativ beeinflussen.
Weitere Faktoren
- Hormone: Die Erkrankung fällt zeitlich mit dem post-pubertären Anstieg der Androgenspiegel zusammen. Hormonelle Schwankungen können Schübe auslösen.
- Mechanische Reizung: Enge Kleidung, Rasur und starkes Schwitzen begünstigen Entzündungen in den Prädilektionsstellen.
- Stress: Psychischer Stress kann als Triggerfaktor für Krankheitsschübe wirken.
Wichtig zu wissen: Akne Inversa ist keine Folge mangelnder Hygiene. Diese weit verbreitete Fehlannahme belastet Betroffene zusätzlich und ist schlichtweg falsch.
Symptome und Verlauf
Die Symptome der Akne Inversa entwickeln sich oft schleichend. In der Frühphase ähneln die Beschwerden zunächst tief sitzenden Pickeln am Po oder hartnäckigen Entzündungen in den Achselhöhlen, was die Diagnose erschwert.
Typische Symptome im Überblick
- Schmerzhafte Knoten: Tief unter der Haut liegende, derbe Knoten, die sich entzünden und stark schmerzen.
- Abszesse: Eitergefüllte Hohlräume, die spontan aufbrechen können und übel riechende Flüssigkeit absondern.
- Fistelgänge: Tunnelartige Verbindungen unter der Haut, die verschiedene Entzündungsherde miteinander verknüpfen.
- Narbenstränge: Nach Abheilung bleiben oft wulstige, verhärtete Narben zurück, die die Beweglichkeit einschränken können.
- Wiederkehrende Schübe: Die Erkrankung verläuft chronisch-rezidivierend. Phasen relativer Ruhe wechseln sich mit akuten Entzündungsschüben ab.
Das Besondere an Akne Inversa: Anders als bei Pickeln am Rücken oder gewöhnlicher Akne heilen die Läsionen nicht vollständig ab. Ohne Behandlung schreitet die Erkrankung bei vielen Betroffenen fort, und die betroffenen Areale werden grösser.
Die Hurley-Stadien: Einteilung des Schweregrads
Die Schwere der Akne Inversa wird klassisch nach dem Hurley-System in drei Stadien eingeteilt. Diese Einteilung ist wichtig, weil sie die Therapieentscheidung massgeblich beeinflusst. Ergänzend wird heute der IHS4-Score (International Hidradenitis Suppurativa Severity Scoring System) verwendet, der die aktive Entzündung genauer erfasst.
| Hurley-Stadium | Beschreibung | Typische Symptome | Therapieoptionen |
|---|---|---|---|
| Stadium I (leicht) | Einzelne oder mehrere Abszesse ohne Fistelbildung und ohne Vernarbung | Vereinzelte schmerzhafte Knoten und Abszesse, die abheilen und wiederkehren | Topische Antibiotika, Antiseptika, IPL/RF-Therapie (seit 2026 Kassenleistung), systemische Antibiotika bei Bedarf |
| Stadium II (mittelschwer) | Wiederkehrende Abszesse mit Fistelgängen und Narbenbildung in einem oder mehreren Arealen | Mehrere Entzündungsherde, erste Fistelgänge, zunehmende Vernarbung, eingeschränkte Beweglichkeit | Systemische Antibiotika, Biologika (Adalimumab, Secukinumab, Bimekizumab), begrenztes Deroofing |
| Stadium III (schwer) | Diffuser oder grossflächiger Befall mit zahlreichen Fistelgängen und ausgeprägter Vernarbung | Grossflächige entzündete Areale, weitverzweigte Fistelnetze, starke Narbenplatten, massive Einschränkung | Biologika, radikale chirurgische Exzision, Hauttransplantation, interdisziplinäre Betreuung |
Die aktuelle S2k-Leitlinie von 2024 unterscheidet zusätzlich zwischen der aktiv-entzündlichen Form (beurteilt nach IHS4: mild, moderat, schwer) und der überwiegend inaktiven, nicht-entzündlichen Form (beurteilt nach Hurley-Stadien). Für die Therapieplanung ist diese Unterscheidung entscheidend: Die entzündliche Form wird primär medikamentös behandelt, die nicht-entzündliche Form mit Vernarbungen und Fisteln eher chirurgisch.
Diagnose: Warum sie so lange dauert
Im Durchschnitt vergehen 10,0 Jahre (plus/minus 9,6 Jahre), bis Betroffene die korrekte Diagnose erhalten. Das ist alarmierend. Die Gründe für diese Verzögerung sind vielfältig.
Viele Betroffene halten ihre Beschwerden zunächst für "normale" Pickel, eingewachsene Haare oder Furunkel. Die Scham, gerade bei Läsionen im Intimbereich, hält sie davon ab, ärztliche Hilfe zu suchen. Doch auch in der medizinischen Praxis wird Akne Inversa häufig verkannt, weil sie seltener vorkommt als gewöhnliche Akne und nicht in jeder Ausbildung ausführlich behandelt wird.
Die Diagnose erfolgt klinisch, also anhand des typischen Erscheinungsbildes. Laut S2k-Leitlinie von 2024 gilt: Wiederkehrende Entzündungen in den letzten sechs Monaten mit mindestens zwei Läsionen an typischen Prädilektionsstellen weisen mit 97 % Genauigkeit auf eine Akne Inversa hin.
Zusätzliche Untersuchungen wie Ultraschall oder MRT können helfen, das Ausmass der Fistelgänge unter der Haut sichtbar zu machen. Eine Biopsie ist in der Regel nicht notwendig, kann aber bei unklaren Fällen sinnvoll sein.
Falls du wiederkehrende Entzündungen in Achselhöhlen, Leisten oder am Gesäss bemerkst, die nicht auf übliche Hausmittel gegen Pickel ansprechen, solltest du unbedingt eine dermatologische Praxis aufsuchen.
Behandlungsmöglichkeiten: Was hilft wirklich?
Die Behandlung der Akne Inversa richtet sich nach dem Schweregrad, der Entzündungsaktivität und den individuellen Bedürfnissen. Eine Heilung ist bislang nicht möglich, aber mit modernen Therapien lässt sich die Erkrankung oft gut kontrollieren.
Topische und systemische Antibiotika
In leichteren Fällen (Hurley I) werden zunächst topische Antibiotika wie Clindamycin als Lösung oder Creme eingesetzt. Bei stärkerer Entzündung kommen systemische Antibiotika zum Einsatz, häufig Kombinationen aus Clindamycin und Rifampicin über mehrere Wochen. Ziel ist es, die bakterielle Besiedlung zu reduzieren und die Entzündung zu dämpfen.
Biologika: Die wichtigste Neuerung der letzten Jahre
Die Einführung von Biologika hat die Behandlung der Akne Inversa grundlegend verändert. Aktuell sind drei Wirkstoffe zugelassen.
- Adalimumab (seit 2015/2019 für HS zugelassen): Ein TNF-alpha-Blocker, der als erstes Biologikum für die Behandlung der mittelschweren bis schweren Akne Inversa zugelassen wurde. Er wird als Spritze unter die Haut verabreicht.
- Secukinumab (seit 2023 für HS zugelassen): Hemmt gezielt das Interleukin IL-17A. In Studien zeigte Secukinumab signifikante Verbesserungen bei Entzündungsaktivität und Schmerzen.
- Bimekizumab (seit 2024 für HS zugelassen): Der neueste zugelassene Wirkstoff. Er blockiert gleichzeitig IL-17A und IL-17F und greift damit an zwei Entzündungspfaden an. Die Zulassung erfolgte nach positiven Phase-III-Studien für die aktive mittelschwere bis schwere Akne Inversa.
Die Wahl des Biologikums richtet sich nach dem individuellen Krankheitsbild, Vorbehandlungen und möglichen Begleiterkrankungen. Biologika ersetzen das Immunsystem nicht, sondern regulieren gezielt die fehlgeleitete Entzündungsreaktion.
Chirurgische Verfahren
Bei fortgeschrittener Erkrankung mit Fistelgängen und Vernarbungen ist eine Operation oft unvermeidlich, denn Narbengewebe und Fisteln bilden sich durch Medikamente allein nicht zurück.
- Deroofing (Abdeckelung): Ein minimal-invasives Verfahren, bei dem das Dach der Abszesse und Fisteln entfernt wird. Es erhält möglichst viel gesunde Haut, hat kürzere Ausfallzeiten und eignet sich besonders für Hurley II. Die Wundheilung dauert etwa 2 bis 6 Wochen.
- Radikale Exzision: Die großflächige Entfernung des gesamten betroffenen Gewebes bis ins gesunde Gewebe. Diese Methode ist die wirksamste bei Hurley III, hat aber längere Heilungszeiten und kann eine Hauttransplantation erfordern.
- Hauttransplantation und Lappenplastik: Nach einer großflächigen Exzision kann etwa zwei Wochen später eine Spalthauttransplantation den Heilungsprozess verkürzen. Die Heilungsdauer beträgt je nach Verfahren 2 bis 8 Wochen.
Der aktuelle Trend in der Chirurgie geht zu weniger invasiven und individuell angepassten Vorgehensweisen. Die Kombination aus medikamentöser Vorbehandlung (z. B. mit Biologika) und anschliessender gezielter Operation zeigt vielversprechende Ergebnisse.
IPL/RF-Therapie: Neue Kassenleistung seit 2026
Eine wichtige Neuerung: Seit Januar 2026 ist die Kombination aus intensiv gepulstem Licht (IPL) und Radiofrequenz (RF) als Kassenleistung verfügbar. Der Gemeinsame Bundesausschuss (G-BA) hat diese Therapie für Patienten mit Hurley-Stadium I und II als Zusatzbehandlung zur antibiotischen Salbentherapie zugelassen. Studien zeigen, dass entzündliche Hautschäden und Abszesse sich durch diese Kombination deutlich stärker verbessern als durch Antibiotika allein.
Lebensstil und Selbsthilfe: Was du selbst tun kannst
Neben der ärztlichen Behandlung kannst du durch gezielte Lebensstiländerungen den Krankheitsverlauf positiv beeinflussen.
Rauchstopp
Wenn du rauchst, ist der Rauchstopp die wichtigste Einzelmaßnahme, die du ergreifen kannst. Die Studienlage ist eindeutig: Nikotinverzicht verbessert das Ansprechen auf Therapien und reduziert die Häufigkeit von Entzündungsschüben. Sprich mit deinem Arzt über Unterstützungsangebote zur Rauchentwöhnung.
Gewichtsmanagement
Bei Übergewicht kann eine Gewichtsreduktion die Symptome spürbar lindern. Weniger Gewicht bedeutet weniger Reibung in den Hautfalten und weniger entzündungsfördernde Botenstoffe aus dem Fettgewebe. Eine gesunde Ernährung gegen Pickel kann dabei ein guter Einstieg sein.
Hautpflege und Kleidung
- Trage weite, atmungsaktive Kleidung aus Baumwolle, um Reibung und Schweissbildung zu minimieren.
- Verwende milde, pH-neutrale Waschlotionen ohne Duftstoffe.
- Vermeide Rasur in betroffenen Arealen. Wenn nötig, greife auf einen elektrischen Trimmer zurück.
- Antiseptische Waschungen (z. B. mit Chlorhexidin oder Octenidin) können die bakterielle Besiedlung reduzieren.
Ernährung
Eine entzündungshemmende Ernährung kann unterstützend wirken. Reduziere stark verarbeitete Lebensmittel, Zucker und Milchprodukte. Setze stattdessen auf Omega-3-reiche Lebensmittel (Fisch, Leinsamen, Walnüsse), Gemüse, Obst und Vollkornprodukte. Ein Anti-Akne-Ernährungsplan kann dir dabei als Orientierung dienen.
Wundversorgung
Offene Wunden und abfließende Fisteln erfordern eine sorgfältige Versorgung. Verwende sterile, saugfähige Wundauflagen und wechsle sie regelmäßig. Lass dich in deiner dermatologischen Praxis zur optimalen Wundversorgung beraten.
Psychische Belastung: Das unterschätzte Leiden
Die psychische Dimension der Akne Inversa wird oft unterschätzt, dabei gehört sie zu den Erkrankungen mit der stärksten Einschränkung der Lebensqualität. Der Dermatologische Lebensqualitäts-Index (DLQI) liegt bei Betroffenen häufig höher als bei Patienten mit Psoriasis oder Neurodermitis.
Die Gründe für die psychische Belastung sind vielfältig:
- Schmerzen: Chronische, teils starke Schmerzen begleiten viele Betroffene im Alltag.
- Scham und Ekel: Eitrige, übelriechende Wunden an intimen Körperstellen führen zu tiefgreifendem Schamgefühl.
- Sozialer Rückzug: Viele Betroffene meiden Sport, Schwimmbäder und intime Beziehungen. Die Isolation verstärkt depressive Symptome.
- Unvorhersehbarkeit: Die nicht planbaren Schübe erschweren Beruf, Freizeitgestaltung und Partnerschaft.
Studien zeigen, dass Betroffene ein deutlich erhöhtes Risiko für Depressionen und Angststörungen haben. Es ist daher wichtig, psychische Beschwerden ernst zu nehmen und professionelle Hilfe in Anspruch zu nehmen. Eine begleitende Psychotherapie (insbesondere kognitive Verhaltenstherapie) kann die Krankheitsbewältigung erheblich verbessern.
Anlaufstellen in Deutschland:
- Selbsthilfegruppen über die Deutsche Haut- und Allergiehilfe (DHA) oder www.shg-haut.de
- Hautwende / akne-inversa.info: umfangreiche Informationen und Community
- Telefonseelsorge (rund um die Uhr, kostenlos): 0800 111 0 111 oder 0800 111 0 222
Forschung und Ausblick
Die Forschung zur Akne Inversa hat in den letzten Jahren deutlich an Fahrt aufgenommen. Die neue S2k-Leitlinie von 2024 spiegelt den gewachsenen Wissensstand wider und ersetzt die seit 2017 abgelaufene S1-Leitlinie mit einem deutlich höheren Evidenzniveau.
Aktuelle Forschungsschwerpunkte umfassen:
- Neue Biologika und Wirkstoffklassen: Weitere Antikörper und sogenannte Januskinase-Inhibitoren (JAK-Inhibitoren) befinden sich in klinischen Studien. An der Universitätsklinik Bochum wurde 2024 der weltweit erste Patient mit einem neuen Wirkstoff gegen Akne Inversa behandelt.
- Personalisierte Medizin: Forscher arbeiten daran, anhand von Biomarkern vorherzusagen, welche Patienten auf welche Therapie am besten ansprechen.
- Kombinationstherapien: Die Verbindung aus medikamentöser und chirurgischer Behandlung wird zunehmend systematisch untersucht, etwa Biologika vor und nach operativen Eingriffen.
- Mikrobiom-Forschung: Die Rolle der Hautbakterien bei der Entstehung und Aufrechterhaltung der Entzündung wird intensiv erforscht.
Diese Entwicklungen stimmen vorsichtig optimistisch: Auch wenn eine vollständige Heilung bislang nicht möglich ist, verbessern sich die Behandlungsmöglichkeiten kontinuierlich.
Fazit
Akne Inversa ist eine ernstzunehmende chronische Erkrankung, die weit über "normale Pickel" hinausgeht. Die gute Nachricht: Mit der S2k-Leitlinie von 2024, drei zugelassenen Biologika, der neuen IPL/RF-Kassenleistung seit 2026 und individuell angepassten chirurgischen Verfahren stehen heute mehr wirksame Therapieoptionen zur Verfügung als je zuvor.
Der wichtigste Schritt ist die frühzeitige Diagnose. Wenn du wiederkehrende, schmerzhafte Knoten oder Abszesse in Achselhöhlen, Leisten oder am Gesäss bemerkst, warte nicht Jahre, sondern suche zeitnah eine dermatologische Praxis auf, idealerweise mit Erfahrung in der Behandlung von Akne Inversa. Je früher die Therapie beginnt, desto besser lässt sich ein Fortschreiten der Erkrankung verhindern.
Du bist nicht allein: In Deutschland leben hunderttausende Betroffene. Selbsthilfegruppen, spezialisierte Zentren und eine wachsende Forschungscommunity arbeiten daran, die Versorgung weiter zu verbessern.